Ожирение и бариатрическая хирургия
Ожирение является хроническим состоянием, которое часто трудно лечить с помощью простой диеты в сочетании с регулярными физическими упражнениями. В этих случаях бариатрическая хирургия является допустимым терапевтическим вариантом, особенно для людей с тяжелым ожирением, которые страдают от серьезных проблем со здоровьем, усугубляемых избыточным весом.
Бариатрическая хирургия включает в себя различные процедуры, которые способствуют снижению веса за счет снижения потребления пищи и / или поглощения. Потеря веса может быть достигнута путем уменьшения размера желудка с помощью желудочной повязки, хирургической резекции (частичная вертикальная гастрэктомия или билиопанкреатическая диверсия с двенадцатиперстной кишкой) или путем создания небольшого желудочного мешочка, соединенного непосредственно с отделом тонкой кишки ( шунтирование желудка и варианты). Наилучший результат достигается, когда пациент, который подвергается хирургическому вмешательству, твердо намерен придерживаться строгих диетических рекомендаций и выполнять регулярные физические нагрузки после операции. Кроме того, субъект должен согласиться на долгосрочное последующее и послеоперационное лечение. Такое поведение важно для поддержания результатов, полученных при бариатрической хирургии.
Показания к применению
В настоящее время бариатрическая хирургия является подходящим вариантом для пациентов, которые:
- Они представляют серьезное ожирение;
- Они не смогли достичь эффективных результатов с помощью программы контролируемого питания (с или без фармакологической поддержки);
- Они представляют связанные патологии, такие как гипертония, снижение толерантности к глюкозе, сахарный диабет, гиперлипидемия и обструктивное апноэ во сне.
Индекс массы тела ( ИМТ ) используется для определения уровней ожирения, показатель состояния веса человека, который сравнивает рост и вес. Субъект с ИМТ ≥ 30 считается ожирением .
Бариатрическая хирургия рекомендуется только людям с хотя бы одной из следующих характеристик:
- ИМТ> 40 (ожирение IIIa класса / очень серьезное);
- ИМТ> 35 (ожирение 2-го / 2-го класса), связанное, по крайней мере, с одним патологическим состоянием, связанным с ожирением, которое может улучшиться с потерей веса.
Тем не менее, недавние исследования показывают, что бариатрическая хирургия может также подходить для людей с ИМТ 35-40 без сопутствующего заболевания или ИМТ 30-35 и значительных сопутствующих заболеваний.
Любой, кто рассматривает возможность проведения бариатрической операции для достижения значительной потери веса, должен знать о рисках и преимуществах лечения.
Пациент может считаться пригодным для бариатрической операции, если:
- Он не может достичь или поддерживать полезный уровень потери веса (в течение как минимум шести месяцев), принимая соответствующие нехирургические решения, такие как диета, лекарства и физические упражнения.
- Он соглашается взять на себя долгое время после операции принимать здоровую диету и следить за регулярными физическими нагрузками; поэтому он знает об ограничениях, с которыми ему придется столкнуться при выборе продуктов питания в будущем, и о необходимости регулярного наблюдения.
- Он не представляет никаких медицинских или психологических препятствий для хирургического вмешательства или использования анестезии, не злоупотребляет алкоголем и / или наркотиками.
- Он заинтересован в улучшении своего здоровья и знает, как жизнь может измениться после операции (например, пациенты должны адаптироваться к побочным эффектам, таким как необходимость хорошо пережевывать пищу или невозможность употребления в больших количествах еды).
Не существует абсолютно безопасного метода, в том числе хирургического, для значительного снижения веса и поддержания его с течением времени. Некоторые субъекты, которые подвергаются операции бариатрической хирургии, могут испытывать меньшую потерю веса, чем ожидалось; другие могут восстановить часть веса, потерянного со временем. Это восстановление может варьироваться в зависимости от степени ожирения и типа операции. Даже некоторые вредные привычки, такие как отсутствие физических упражнений или частое употребление высококалорийных закусок, могут повлиять на долгосрочные результаты лечения.
классификация
Бариатрические процедуры можно разделить на три основные категории:
- Мальабсорбционные вмешательства. Малабсорбентные хирургические процедуры уменьшают поглощение пищи. Они приводят к необратимому уменьшению размеров желудка, и их эффективность обусловлена главным образом созданием физиологического состояния: желудочная полость соединена с терминальной частью тонкой кишки с последующим ограничением поглощения калорий и питательных веществ. Они относятся к этому типу:
- Билиопанкреатическая диверсия (более широкая форма желудочного шунтирования, с желудочным мешочком, прикрепленным к подвздошной кишке. Это вызывает наиболее сильное нарушение всасывания);
- Чеджуно-Илеаль Обход;
- Ограничительные процедуры. Гастро-разрушительные вмешательства ограничивают введение пищи посредством преобладающего механического воздействия. Они основаны на образовании небольшого желудочного мешочка в верхней части желудка, который ограничивает объем желудка и покидает пищеварительный канал непрерывно через узкое и не расширяемое отверстие. Ограничительные процедуры действуют для уменьшения количества пищи, принимаемой перорально. Они относятся к этому типу:
- Регулируемый бандаж желудка;
- Вертикальная гастропластика;
- Рукавная гастрэктомия (частичная вертикальная гастрэктомия);
- Внутрижелудочный баллон (временное безоперационное лечение).
- Смешанные вмешательства. Смешанные бариатрические процедуры применяют оба метода одновременно, как в случае желудочного шунтирования или рукавной гастрэктомии с переключением двенадцатиперстной кишки .
Тип операции, которая больше, чем любая другая, может помочь человеку, страдающему ожирением, зависит от ряда факторов. Пациентам следует обсудить с референтным хирургом, какой вариант лучше всего соответствует их потребностям.
Бариатрическая хирургия может быть выполнена с помощью стандартных «открытых » подходов, которые включают лапаротомию с разрезом брюшной стенки или лапароскопию . Во втором методе врачи вставляют хирургические инструменты через небольшие надрезы на животе, направляемые небольшой камерой, которая передает изображения на монитор. В настоящее время в большинстве случаев выполняются лапароскопические бариатрические процедуры, поскольку они минимально инвазивны, требуют меньших разрезов, создают меньше повреждений тканей и связаны с меньшим количеством послеоперационных проблем. Однако не все пациенты подходят для лапароскопии. Пациентам с чрезмерным ожирением (например, > 350 кг), которые перенесли предшествующую операцию на желудке или имеют сложные проблемы со здоровьем (тяжелые заболевания сердца и легких), может потребоваться открытый подход.
Хирургические варианты
Чаще всего практикуются четыре типа операций: регулируемая перевязка желудка (AGB), шунтирование желудка по Roux-en-Y (RYGB), билиопанкреатическая диверсия с переключением двенадцатиперстной кишки (BPD-DS) и гастрэктомия с вертикальным рукавом (или рукавная гастрэктомия, VSG),
- Регулируемый бандаж желудка (AGB) : желудочно-деструктивное вмешательство, которое уменьшает потребление пищи, помещая эластичную силиконовую ленту вокруг верхней части живота.
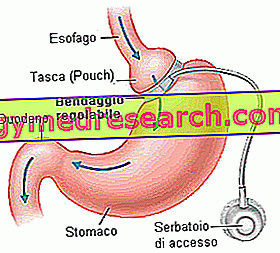
Потеря веса происходит главным образом из-за ограниченного количества пищи, которая может быть принята за один прием пищи (раннее сытость) и увеличения времени, необходимого для переваривания введенных продуктов. Это часто выполняется лапароскопией (LAGB) и представляет собой обратимое вмешательство: желудочная полость не разрезана и повязка может быть удалена. Потеря веса: около 50% лишнего веса.
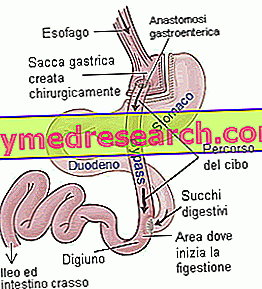
- Обход желудка Roux-en-Y ( RYGB): это смешанное вмешательство, которое ограничивает как потребление, так и поглощение пищи.
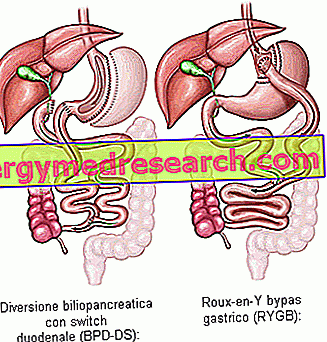
- Билиопанкреатическая диверсия с дуоденальным переключением ( BPD-DS ) : обычно называется «дуоденальным переключением» (дуоденальная инверсия), это сложная бариатрическая операция с тремя особенностями:
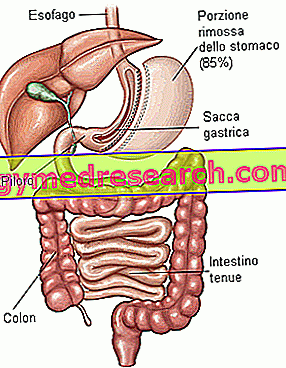
- Частичная вертикальная гастрэктомия (VSG, вертикальная рукавная гастрэктомия): относится к желудочно-кишечным вмешательствам, поскольку ограничивает потребление пищи за счет уменьшения размеров желудка
Пациент и компетентный хирург должны самостоятельно выбрать лучший хирургический вариант, оценивая долгосрочные последствия и любые осложнения, которые могут возникнуть во время и после операции (например, проблемы, связанные с нарушением всасывания, рвотой и пищеводным рефлюксом). невозможность употребления обильной пищи, необходимость ограничить употребление определенных продуктов и т. д.). Другими факторами, которые следует учитывать, являются ИМТ пациента, его привычки питания, последствия ожирения для его здоровья и любые предыдущие операции на желудке.
эффективность
Целью бариатрической хирургии является снижение риска заболевания или смерти, связанных с ожирением. В целом, мальабсорбционные процедуры вызывают большую потерю веса, чем ограничительные процедуры, но они имеют более высокий профиль риска.
Восстановление после бариатрической операции
Сразу после бариатрической операции пациент ограничивается жидкой диетой, которая включает в себя такие продукты, как бульон или разбавленные фруктовые соки. Эта линия принята до полного восстановления желудочно-кишечного тракта после операции. На более поздних стадиях пациент «вынужден» принимать только скромные количества пищи, потому что, если он превышает вместимость желудка, он может испытывать тошноту, головную боль, рвоту, диарею, дисфагию и так далее. Диетические ограничения частично зависят от типа операции. Например, многим пациентам необходимо принимать поливитамины ежедневно на протяжении всей жизни, чтобы компенсировать снижение поглощения необходимых питательных веществ.
Побочные эффекты
Разнообразные осложнения могут быть связаны с бариатрическими операциями. Риски зависят от типа вмешательства и любых других проблем со здоровьем, присутствующих до операции. В послеоперационном периоде некоторые кратковременные осложнения (в течение 1-6 недель после операции) могут включать кровотечение, инфекцию хирургической раны, непроходимость кишечника, тошноту и рвоту (из-за переедания или стеноза в месте операции). Другие проблемы, которые могут возникнуть, связаны с дефицитом питательных веществ, типичным для людей, подвергающихся мальабсорбентным бариатрическим процедурам, которые не принимают витамины и минералы; в крайних случаях, если пациенты не сталкиваются с проблемой, могут возникнуть такие заболевания, как пеллагра (вызванная дефицитом витамина В3, ниацина), пернициозная анемия (недостаток витамина В12) и авитаминоз (вызванный недостатком тиамина витамина В1). После бариатрической операции другие важные медицинские осложнения могут включать: венозную тромбоэмболию (тромбоз глубоких вен в ногах и легочную эмболию), сердечный приступ, пневмонию, инфекции мочевыводящих путей, желудочно-кишечные язвы, желудочные и / или кишечные свищи, стенозы и грыжи внутренняя грыжа).







