всеобщность
Диабетическая ретинопатия является поздним осложнением диабета. На самом деле, это состояние обычно возникает после нескольких лет с начала диабетической болезни, особенно когда оно не лечится должным образом.
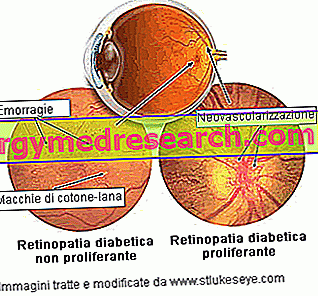
Диабетическая ретинопатия обычно поражает оба глаза. Сначала болезнь может вызывать только незначительные проблемы со зрением или быть бессимптомной, но ее развитие может вызвать слепоту, которая во многих случаях не может быть обращена вспять. По этой причине пациентам с сахарным диабетом рекомендуется проводить тщательное обследование глаз не реже одного раза в год, чтобы контролировать течение диабетической ретинопатии. Если заболевание обнаружено вовремя, его можно эффективно лечить с помощью фотокоагуляционной лазерной терапии. Поскольку симптомы диабетической ретинопатии возникают, состояние может быть очень трудно поддается лечению.
причины
Как диабет может повредить сетчатку
Сетчатка представляет собой слой светочувствительных клеток, который выравнивает заднюю часть глаза. Эта мембрана отвечает за преобразование световых стимулов в электрические импульсы, которые зрительный нерв передает в мозг. Для эффективной работы сетчатке необходим постоянный запас крови, который она получает через сеть мелких кровеносных сосудов.
Неконтролируемая гипергликемия может вызвать кратковременные нарушения зрения и со временем может повредить кровеносные сосуды, снабжающие сетчатку. Эти капилляры начинают изливать жидкости и липиды, вызывая отек (отек) и последующую ишемию сетчатки. Эти патологические явления типичны для непролиферативной диабетической ретинопатии (NPDR). Если проблемы с глазами, связанные с диабетом, игнорируются, состояние может прогрессировать до пролиферативной диабетической ретинопатии (PDR). Это характеризуется ростом новых кровеносных сосудов (неоваскуляризация), которые могут повредить сетчатку и вызвать ее отслоение. Высокий уровень глюкозы в крови также может иметь последствия на уровне хрусталика: диабет способствует развитию катаракты (непрозрачности хрусталика). Контроль уровня глюкозы в крови и артериального давления, а также регулярные осмотры глаз являются ключевыми факторами, влияющими на профилактику диабетической ретинопатии и ее развития.
Нераспространяющаяся диабетическая ретинопатия
Непролиферативная диабетическая ретинопатия (НПДР) представляет собой первую и наименее агрессивную стадию заболевания. НПДР характеризуется наличием микроаневризм, кровоизлияний, экссудатов и тромбозов. Наиболее серьезным осложнением является отек желтого пятна. Иногда отложения холестерина или других жиров из крови могут проникать в сетчатку (твердые экссудаты). Первые глазные изменения, которые обратимы и не угрожают центральному зрению, иногда называют простой ретинопатией или фоновой ретинопатией.
Пролиферирующая диабетическая ретинопатия.
Пролиферирующая диабетическая ретинопатия (ПДР) является наиболее серьезной и опасной формой заболевания: она возникает в основном тогда, когда многие кровеносные сосуды, снабжающие сетчатку, закупориваются, что приводит к ишемии сетчатки. В попытке обеспечить достаточное количество крови стимулируется рост новых капилляров сетчатки (неоваскуляризация); однако, эти неовазы являются ненормальными, хрупкими и не обеспечивают поверхность сетчатки надлежащим кровотоком.
Фазы заболевания
Признаки и симптомы диабетической ретинопатии становятся все более серьезными по мере того, как состояние развивается через следующие фазы:
- Легкая непролиферативная диабетическая ретинопатия: на начальных стадиях ретинопатии повреждение ограничивается образованием крошечных экстрофлексий (микроаневризм), вызванных ослаблением стенок мелких кровеносных сосудов сетчатки. Хотя они могут проливать жидкости и кровь, они обычно не влияют на зрение.
- Умеренная непролиферативная ретинопатия: при прогрессировании ретинопатии некоторые кровеносные сосуды, снабжающие сетчатку, полностью закрываются, тогда как другие могут расширяться.
- Тяжелая непролиферативная ретинопатия : закупорено большее количество кровеносных сосудов, и в результате ишемия сетчатки лишает области кислородной сетчатки. Чтобы компенсировать это событие, начинается неоваскуляризация в попытке восстановить адекватное кровоснабжение дефицитных участков сетчатки. Однако новообразованные кровеносные сосуды не развиваются должным образом, нестабильны и подвержены кровотечениям.
- Пролиферативная ретинопатия : новые аномальные кровеносные сосуды начинают расти на поверхности сетчатки. Вновь образованные сосуды хрупкие и легко ломаются, что также вызывает кровотечение, которое может заполнить заднюю камеру глаза, занятую стекловидным телом (emovitreo). Со временем выделение крови или жидкости может привести к образованию рубцовой ткани, которая может поднять сетчатку из нормального положения. Это патологическое явление, известное как отрыв тракционной сетчатки, может вызвать потемнение зрения, близорукость («летающие мухи») и, если не лечить, слепоту.
На каждом этапе кровь или ее жидкая часть могут поступать в макулу, небольшую и очень чувствительную часть сетчатки (макула позволяет различать детали во время таких действий, как чтение или письмо). Накопление жидкости в этой области (известной как макулярный отек) может вызвать прогрессирующее повреждение нервных волокон и, как следствие, ухудшение зрительной функции. Это явление является одной из наиболее распространенных причин потери зрения у пациентов с диабетом.
Факторы риска
Риск развития диабетической ретинопатии связан с сахарным диабетом как 1-го типа (инсулинозависимый, при котором организм не вырабатывает инсулин), так и 2-го типа (не инсулинозависимый).
Диабет - это хроническое заболевание, которое влияет на способность организма эффективно производить или использовать инсулин для контроля уровня сахара в крови. В его течении патология затрагивает многочисленные аппараты (сердечно-сосудистые, почечные, нервные, конечности нижних конечностей и т. Д.). На глазном уровне последствия диабета могут повлиять на хрусталик (катаракту) и сетчатку. У пациентов с диабетом уровень глюкозы в крови, которая является концентрацией глюкозы в крови, выше нормы. Хотя глюкоза является жизненно важным источником энергии для клеток, хроническое повышение уровня сахара в крови (так называемая гипергликемия) наносит вред всему организму, включая мелкие кровеносные сосуды, которые снабжают глаза.
На развитие и тяжесть диабетической ретинопатии могут влиять несколько факторов, в том числе:
- Длительность диабета: риск развития диабетической ретинопатии или прогрессирования до ее прогрессирования увеличивается со временем. Через 15 лет у 80% пациентов с диабетом 1-го типа наблюдается различная степень диабетической ретинопатии. Примерно через 19 лет, до 84% пациентов с диабетом 2 типа могут потенциально представлять заболевание.
- Контроль уровня глюкозы в крови: диабетический пациент с персистирующей гипергликемией имеет более высокий риск развития этого глазного осложнения. Контроль уровня глюкозы в крови является одним из ключевых факторов, на которые можно воздействовать: снижение уровня глюкозы в крови может задержать начало и замедлить прогрессирование диабетической ретинопатии.
- Артериальное давление: эффективный контроль артериального давления снижает риск развития ретинопатии, предотвращая ухудшение остроты зрения. Гипертония повреждает кровеносные сосуды, увеличивая вероятность развития глазных расстройств. Следовательно, принятие мер по предотвращению высокого кровяного давления, таких как прекращение курения и уменьшение количества соли в рационе, может помочь снизить риск развития ретинопатии.
- Уровни липидов в крови (холестерин и триглицериды): повышенные уровни липидов в крови могут привести на уровне сетчатки к большему скоплению экссудатов и образованию отложений, образованных фибрином и липидами (которые выходят из расширенных капилляров), как следствие отека сетчатки. Это состояние связано с более высоким риском умеренной потери зрения.
- Беременность: диабетическая женщина во время беременности может представлять повышенный риск развития диабетической ретинопатии. Если у пациента уже есть заболевание, оно может прогрессировать. Тем не менее, эти изменения могут быть отменены после родов или не может быть долгосрочного прогрессирования заболевания.
симптомы
Чтобы узнать больше: симптомы диабетической ретинопатии
На начальных этапах диабетическая ретинопатия не вызывает каких-либо признаков раннего предупреждения. Следовательно, пациент может не знать о болезни до более поздних стадий, так как изменения в зрении могут быть очевидны только тогда, когда сетчатка сильно повреждена. В пролиферативной фазе диабетической ретинопатии кровотечение может вызвать снижение зрения и помутнение зрения.
По мере прогрессирования заболевания симптомы диабетической ретинопатии могут включать:
- Появление небольших подвижных тел (черные точки, темные пятна или полосы), которые колеблются в поле зрения (поплавки);
- Размывание зрения;
- Снижение ночного видения;
- Пустые или темные области в поле зрения;
- Трудности в восприятии цвета;
- Внезапное снижение остроты зрения.
Диабетическая ретинопатия обычно поражает оба глаза и - если неправильно диагностируется и лечится - может вызвать слепоту. Поэтому очень важно, чтобы диабетическая ретинопатия выявлялась на ранней стадии и, при необходимости, устанавливался соответствующий терапевтический протокол. Тщательный мониторинг направлен на снижение риска потери зрения у людей с диабетом.
Клинические признаки непролиферативной диабетической ретинопатии (НПДР)
Непролиферативная диабетическая ретинопатия может вызвать:
- Микроаневризмы: небольшие извлечения стенок капилляров сетчатки, которые часто вызывают выливание жидкости.
- Кровоизлияния в сетчатке : небольшие пятна крови, расположенные в более глубоких слоях сетчатки.
- Твердые экссудаты: отложения холестерина или других липидов плазмы, которые выходят из расширенных капилляров и из микроаневризм (они связаны с отеком сетчатки).
- Отек желтого пятна : отек макулы, вызванный утечкой жидкости из кровеносных сосудов в толщину сетчатки. Отек желтого пятна является наиболее распространенной причиной потери зрительной функции при диабете.
- Макулярная ишемия: мелкие кровеносные сосуды (капилляры), которые снабжают сетчатку, могут стать заблокированными. Это определяет помутнение зрения, поскольку пятно больше не получает достаточно крови, чтобы нормально функционировать.
Клинические признаки и возможные осложнения пролиферативной диабетической ретинопатии (ПДР)
ПДР может вызвать более серьезную потерю зрения, чем непролиферативная диабетическая ретинопатия, поскольку она может повлиять как на центральное, так и на периферическое зрение:
- Кровоизлияние в стекловидное тело (emovitreo): новые кровеносные сосуды могут проливать кровь в стекловидное тело (желатиновое вещество, которое заполняет внутреннюю часть глаза), предотвращая попадание света на сетчатку. Если кровотечение ограничено, пациент может видеть только пару темных пятен или рыхлых тел. В тяжелых случаях кровотечение может заполнить полость стекловидного тела и полностью нарушить зрение (пациент мог воспринимать только свет и темноту). Один Emovitreo обычно не вызывает постоянную потерю зрения. Фактически кровь реабсорбируется в течение нескольких недель или месяцев, и зрение можно восстановить до прежнего уровня (если только макула не была повреждена).
- Выявление вытяжения сетчатки: аномальные кровеносные сосуды, связанные с диабетической ретинопатией, стимулируют рост рубцовой ткани, которая может отделить сетчатку от ее нормального положения. Это может вызвать зрение плавающих пятен в поле зрения, вспышки света или серьезную потерю зрения. Наибольшее изменение зрительной функции может иметь место, если отслоение сетчатки связано с макулой.
- Неоваскулярная глаукома: при закрытии ряда сосудов сетчатки неоваскуляризация может происходить в передней части глаза. В этом состоянии может возникнуть повышение давления в глазу (глаукома) из-за изменения нормального кровотока. Постоянная глазная гипертензия может серьезно повредить зрительный нерв.
- Слепота. Продвинутая пролиферативная диабетическая ретинопатия, глаукома или оба могут привести к полной потере зрения.
Диагностика и лечение диабетической ретинопатии »



